夺命头痛
头痛,是日常生活中最常见的症状之一。熬夜后的隐隐作痛、感冒引起的胀痛、压力下的紧绷感,都可能让人感到头痛不适。然而,有一种头痛截然不同,它来势凶猛、猝不及防,如同在脑中引爆了一颗炸弹。这种头痛是一种极其凶险的疾病—蛛网膜下腔出血(SAH),它是一种具有高致死率、高致残率的急危重症。虽然SAH并非常见病,但一旦发生,就可能危及生命,足以在片刻之间改变一个人乃至一个家庭的命运。因此,了解它、识别它并在第一时间采取规范的应对措施,对每个人都至关重要。
认识凶险的SAH
为了理解SAH,必须从大脑的结构谈起。大脑表面覆盖着三层脑膜,最贴近大脑的是柔软纤细的软脑膜,中间是一层半透明、呈网状分布的蛛网膜,最外层则是坚韧厚实的硬脑膜。在软脑膜与蛛网膜之间,存在一个充满脑脊液的间隙,被称为蛛网膜下腔。蛛网膜下腔内充满了清澈的脑脊液,为大脑提供稳定的支撑和保护,相当于大脑的“避震系统”,缓冲日常的震动与冲击。
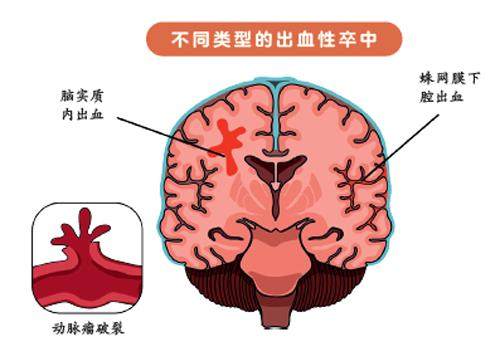
然而,意外的发生往往只在瞬间。当脑血管突然破裂,大量鲜血冲入本应清澈的蛛网膜下腔时,这个保护系统便瞬间失衡:血液强烈刺激脑膜,引发突如其来的剧烈疼痛;血块阻塞脑脊液循环,使颅内压力急剧升高,导致急性脑积水;同时,血液中的活性物质会在随后几天引起脑血管痉挛,使原本正常的脑组织陷入缺血状态。由此产生的一系列致命的连锁反应,正是SAH的凶险之处。
SAH最典型的临床症状是被称为“雷击样头痛”的急性剧痛。患者常将其描述为“突然像被重锤击中”“脑袋瞬间炸开”,仅数秒痛感便达到最高强度,与偏头痛或紧张性头痛完全不同。许多患者伴有恶心呕吐、畏光、颈项强直等表现,而严重者可能出现短时间内意识障碍或昏迷。因此,任何以“突然、猛烈”为特点,且以往从未出现过的头痛,都应被视为紧急医疗情况,需要尽快就医。
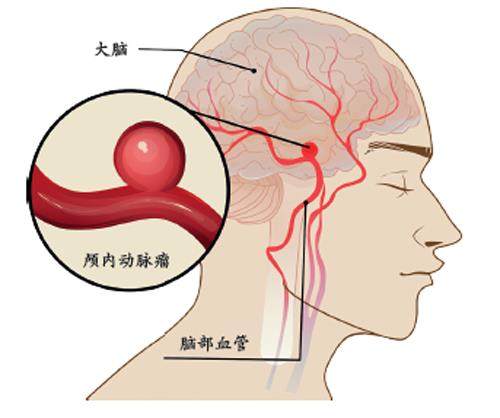
SAH的罪魁祸首
在所有SAH的病因中,颅内动脉瘤破裂最为常见。动脉瘤并非肿瘤,而是血管壁某一薄弱部位在长期血流冲击下形成的“球囊样”膨出结构,类似高压水管上鼓起的一个包。大多数动脉瘤在未破裂前通常不会引起不适感,也不影响日常生活,但其壁层脆弱,一旦处于情绪激动、剧烈运动、便秘用力、咳嗽等瞬时压力升高的情况下,便可能发生破裂,进而引发灾难性后果。
那么,动脉瘤是如何形成的呢?目前,医学界认为其发生与多重因素共同作用有关。例如,高血压造成的持续性血流冲击是关键诱因之一;吸烟已被证实会加速血管壁的退行性改变,使动脉瘤发生风险显著升高;部分遗传性疾病、先天性的血管壁结构缺陷,以及更年期后雌激素水平下降等生理变化,也都可能促进动脉瘤的形成。随着影像学检查的普及,未破裂动脉瘤的检出率逐年提高。中国成年人群的总体检出率为2%~3%,说明它并不罕见,只是多数人在一生中几乎毫无症状。然而,对于它是否会破裂、何时会破裂,以目前的医疗水平仍无法准确预测。
除常见危险因素外,近年的临床数据显示,SAH在年轻人中的发病率呈上升趋势,这很可能与现代人的生活方式密切相关。长期熬夜、过度劳累、大量摄入高能量饮料、久坐不动、精神高度紧绷等因素,都会在不知不觉中增加脑动脉瘤破裂的风险。有些年轻人在经历了紧张的工作日后,喜欢去健身房放松身心,然而,高强度的力量训练及伴随的憋气动作也可能在瞬间使血压“冲顶”,对薄弱的血管壁形成巨大压力。因此,一些工作节奏紧张、作息紊乱的年轻人,往往在不知不觉的情况下逐渐步入SAH高风险人群。
诊断和治疗SAH
SAH的诊断通常在急诊中展开。对于典型“雷击样头痛”,医生会立即进行头颅计算机断层扫描(CT)检查。发病6小时内,CT几乎可以检出绝大部分蛛网膜下腔积血,是诊断SAH的首选方法。如果CT检查已经明确存在出血问题,下一步往往会进行CT血管成像(CTA)或磁共振血管成像(MRA),以寻找动脉瘤的位置和形态。若CTA或MRA仍难以明确病因,数字减影血管造影(DSA)仍然是识别动脉瘤最可靠的方法,被视为脑血管检查的“金标准”。
对于少数症状高度疑似SAH,但CT检查没有显示颅内出血的患者,应以腰椎穿刺作为补充手段,继续进行检查,通过检测脑脊液的颜色变化判断是否存在出血。
治疗SAH的核心在于尽快“封堵”破裂的动脉瘤,防止再次出血。再出血多发生在发病后24小时内,其死亡率远高于首次出血,因此时间至关重要。当前临床上主要的干预方式包括开颅动脉瘤夹闭术和血管内介入栓塞术。夹闭术需通过开颅直接暴露动脉瘤,使用金属夹夹闭其瘤颈以阻断血流;介入栓塞术则是通过微创血管介入方式,将特定材料置入病变血管或腔隙内,以阻断其血流。两种技术各具优势,最终方案需综合动脉瘤的大小、形态、解剖位置及患者的整体状况来决定。
然而,SAH的危险远不止于动脉瘤破裂本身。出血后3~14天是脑血管痉挛的高发期,这种痉挛可导致继发性脑缺血,它是造成长期残疾甚至死亡的重要原因。因此,患者在重症监护室(ICU)期间的精细化管理至关重要。临床通常应用尼莫地平以稳定血管反应,并通过维持适当血压、优化循环状态、必要时实施血管扩张等手段,尽量降低缺血风险。急性脑积水也是常见并发症,部分患者需通过脑室外引流或分流术来控制颅压。
即便顺利度过急性期,许多患者仍可能面临漫长而复杂的康复过程。记忆力下降、语言表达困难、注意力障碍、情绪波动等后遗症并不少见。康复医学在SAH恢复中的重要性日益凸显,包括认知训练、语言康复、运动训练、吞咽康复及心理干预等多方面内容。多学科合作模式已成为神经重症康复团队的标准配置,旨在最大限度恢复患者的日常生活能力与社会参与度。康复往往持续数月至数年,其价值常被忽视,却决定着患者能否重返有质量的生活。
如何远离SAH
SAH的突发性固然令人畏惧,但并非不可预防。最明确、最有效的策略依旧是控制高血压,这既能降低动脉瘤破裂的风险,也有助于减少动脉瘤的形成。戒烟同样至关重要,吸烟者发生动脉瘤破裂的概率远高于非吸烟者。此外,保持情绪稳定、避免短时剧烈用力、减少久坐、保持规律作息、限制高刺激性饮料的摄入等方式,均有助于避免血压瞬间飙升。对于有家族史或患有多囊肾、马凡综合征等遗传性疾病的人群,定期开展脑血管影像筛查尤为重要,可提前识别潜在风险。
随着医学研究的深入,人们对SAH的理解已不再局限于“血管破裂与外科封堵”这一层面。出血后的神经炎症反应、小胶质细胞活化、血脑屏障的破坏与修复机制,以及脑血管痉挛的分子调控机制,都已成为当前医学研究关注的重点。例如,有研究发现TREM2等免疫调控受体具有抑制炎症、促进脑组织修复的重要作用,未来可能成为新的治疗靶点。在神经再生领域,科学家对外泌体的探索进展迅速,外泌体所携带的特定微小RNA与蛋白质能够促进神经修复。此外,一些医疗机构开始利用人工智能预测模型整合影像学数据、血液生物标志物和临床指标,实现对患者恶化风险的提前识别,为个体化治疗提供依据。
SAH常常令人恐惧,是因为它可能在你毫无准备的情况下,以剧痛将你击倒,让你的生活“脱轨”。然而,越是突发的疾病,越需要建立稳固的公众认知。现代医学已能通过微创介入、精细监护与系统康复帮助更多患者脱离危险、改善预后,而未来的精准医学、免疫调控与智能预测技术,将进一步提升患者的生存率与生活质量。SAH不该被视为一种“不可预防、不可控制”的突发疾病,我们可通过健康管理与早期识别对其加以阻断。理解它、重视它,是守护生命最实际、最有效的方式。