抗抑郁药物“卖爆”背后

近年来,从“内卷”的学生到“996”的职场人,再到“被优化”的中年群体,抑郁障碍的阴影正在加速蔓延。2024年,我国公立医疗机构抗抑郁药物的销售额突破91亿元,药物“卖爆”的背后,是无数患者交织着希望与疑虑的复杂心情。大家对抗抑郁药物了解多少呢?(注意:本文不提供任何治疗建议,个体治疗用药请就医咨询。)
临床推荐的抗抑郁药物
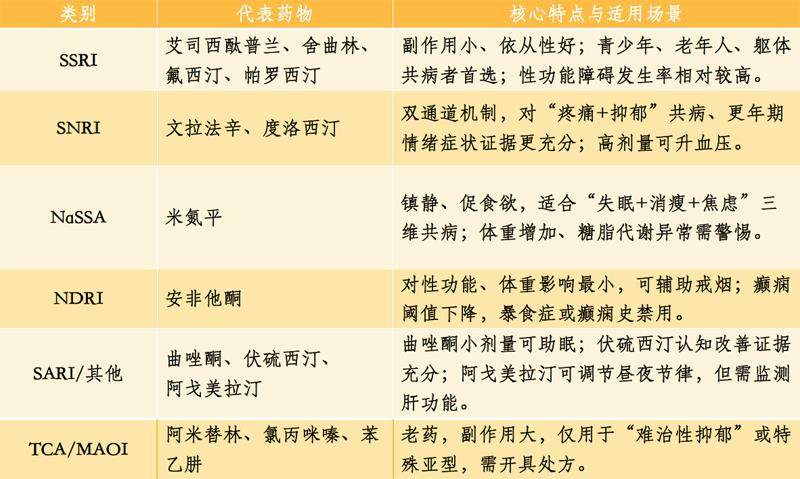
目前,国内外指南一致把疗效确切、安全性高、耐受性好,作为一线抗抑郁药物的准入门槛。这些药物主要通过调节大脑内与情绪密切相关的神经递质(如5-羟色胺、去甲肾上腺素)的平衡来发挥作用。医生在选择药物时,会综合考虑患者的核心症状、躯体状况、可能的副作用、合并疾病,以及既往治疗反应等因素进行个体化决策。常见的抗抑郁药物可参考下图。
抗抑郁药可以联用吗
“单药、足量、足疗程”是各国指南一致推荐的抗抑郁药物治疗起点,但当患者用足剂量单药仅部分缓解、出现难以耐受的不良反应或多次复发时,两种抗抑郁药物联用便成为一种现实选项,但是,我们需要在收益与风险之间仔细权衡。
目前被循证资料支持较多的联合用药组合包括“SSRI/SNRI+小剂量米氮平”,后者的镇静和促食欲作用可用于抵消SSRI/SNRI导致的失眠、激越或体重下降;“SSRI/SNRI+安非他酮”,被广泛用于缓解对抗性功能障碍、疲乏等症状;“SSRI/SNRI+曲唑酮”,既能改善失眠,又能避免苯二氮草类药物依赖。需要注意的是,两种再摄取抑制剂叠加(如SSRI+SNRI )或再摄取抑制剂与三环类、MAOI组合,容易使不良反应发生风险陡增。
若确需联合使用“双抗抑郁药物”方案,应优先选择药代动力学互补、代谢途径不冲突且不良反应谱反向抵消的组合。对于仍无效者,循证依据更支持“抗抑郁药 + 锂盐、第二代抗精神病药物或甲状腺素”等增效策略,而非继续追加第三种抗抑郁药物。
总之,联合用药不是禁忌,但需结合系统评估、风险告知和随访监测,才能真正帮患者走出困境。
服药疗程与副作用
抗抑郁药物是否需要终身服用,取决于发作次数、严重程度、功能损害、共病情况,以及患者对药物和心理治疗的综合反应。首次抑郁发作者,建议在症状完全缓解后继续维持治疗6~9个月,以巩固疗效、降低早期复发风险;若病程中出现第二次明确发作,维持期通常需要延长至2~3年;3次及以上复发、伴有精神病特征或慢性持续性抑郁者,则被归为“高复发人群”,长期甚至终生服药的获益明显大于风险,维持期的药物剂量可以最小有效量维持,如降至急性期有效剂量的1/3至1/2。
真正让患者“谈药色变”的,往往是不良反应而非疗程。抗抑郁药物的不良反应涉及胃肠、神经、代谢、心血管及性功能等多个方面,但总体发生率和严重程度显著低于传统三环类抗抑郁药物,且大多数不良反应在用药前两周可逐渐减轻。
医生需要厘清“可耐受、可管理、可逆”与“必须换药”的界限,而非因噎废食地仓促停药;患者也要认识到,抑郁障碍本身对身心健康和社会功能的慢性损害远大于药物副作用,我们需要在“疾病毒性”与“药物毒性”之间做好权衡。
科学减停与应对撤药反应
抗抑郁药物的停药时机取决于复发风险与功能恢复程度。首次发作缓解后维持治疗6~12个月、社会功能恢复稳定、近期无重大应激者,可考虑在专科评估下逐步减停;两次以上发作或伴精神病特征、慢性抑郁者,则需要延长维持治疗时间,甚至长期用药。
科学减停需要在专科医生的指导下进行。首先,减量速度要慢,每2~4周减少原剂量的25%,总减药期可能长达3~6个月甚至更久。在减量前后,还应定期随访复诊,结合量表测量、情绪日记、检查检验等进行评估,警惕复发征象。
需要注意的是,服用抗抑郁药物不会成瘾,但突然停药会出现撤药反应,这与成瘾不同。若出现头晕、恶心、焦虑、电击样异常感觉、流感样酸痛、情绪波动等撤药反应,轻中度者可通过有氧运动、正念训练、足量饮水等缓解,中重度者应立即暂停减量或恢复原剂量,短期使用苯二氮草类药物缓解焦虑,待症状消失后再以更慢速度递减。停药后3个月是复发高峰,任何持续两周以上的兴趣下降、早醒或焦虑,都应视为预警信号,患者应立即复诊、重启治疗,避免导致全面复发。
超越药物的康复之路
抗抑郁的终点从来不是“停药”,而是重新拥有体验快乐、应对压力和投入关系的能力。
认知行为疗法、正念疗法、人际关系疗法等心理治疗技术,被证实可显著降低复发风险,通过修正自动化负性思维、训练情绪调节能力与重建社会角色等,为大脑重塑神经回路。适当的有氧或抗阻运动、家人和社会的支持,也有助于减少复发风险。重复经颅磁刺激、无抽搐电休克治疗、氯胺酮快速抗抑郁等其他干预方式,为难治性抑郁提供了更多选择。
当黑暗笼罩心灵时,抗抑郁药物犹如在隧道中照亮前路的光束。它们并非完美无缺,却可在科学使用时成为挽救生命的帮手。药物之外,结合心理、运动、营养、社会支持与必要的新技术,方能更好地帮助患者在人生的旷野上重新奔跑,并把这段经历转化为自我关照与关怀他人的力量。

期刊目录
- 环球封面速览
- 天下资讯
- 畅快呼吸
- 这几种肺病,是一回事吗
- 咳嗽、咳痰、气短?别不当回事
- 为什么不吸烟也会得慢阻肺病
- 避免点着急性加重“导火索”
- “与病共处”比治愈更重要
- “一动就喘”,不动不行?
- 肺康复治疗,让呼吸更顺畅
- 高龄+手术,如何抉择
- 读懂血脂代谢的“基因说明书”
- 孩子喊腰痛,何时做检查
- 错补不如不补,补钙误区要知道
- 糖尿病也会“搞特殊”
- 面对甲状腺癌,“根治第一”
- 秋冬交替,为何血压难稳
- 化验单上有些异常,可能是虚惊一场
- 为何一到秋天就感伤
- 特需问诊
- 备孕男性要补充叶酸吗
- 冬季皮肤问题用药须知
- 抗抑郁药物“卖爆”背后
- 用好吸入药物,别忘收尾一步
- 卯时养生:升阳顺气排糟粕
- 血虚和贫血是一回事吗
- 外治妙招,造福女性
- 细分症状,治“反”有方
- 中药代茶饮,你喝对了吗
- 膝关节“生锈”,火针来救
- 一条书包拉链,为何成为心结
- 用游戏“打败”游戏
- 脱口秀,一剂“心灵解药”
- 不会“玩梗”就落后了?
- 轻食减脂,当心“能量刺客”
- 吃多少预制菜会影响健康
- 哺乳期“遭遇”脂肪肝,该怎么吃
- 抗炎饮食真能防癌吗
- 孕期“艾梅乙”筛查,一样都不能少
- 青春期女孩为什么要打HPV疫苗
- 早产儿,不仅仅是体型小
- 警惕屁股上长的“痘”
- 运动对了,真能降压
- 超重者别做这几项运动
- 焕肤“三部曲”,养出健康美肌
- 臀腿痛原因不明?注意这块肌肉
- 养护肾脏,重在“减负”
- 天气一变,为何关节就痛
- “会变身”的新亚型流感病毒
- 无痛登山“神器”,了解一下
- 锅具用不对,健康隐患多
- 秋冬“干”尬,如何应对
- 触摸或能缓解孤独感
- “同病不同治”的基因谜底