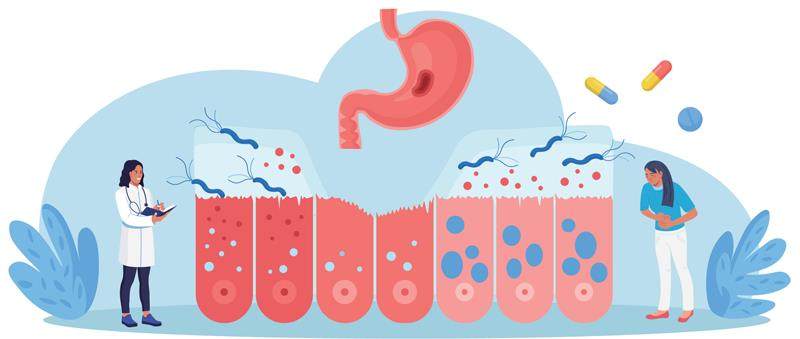
幽门螺旋杆菌:与胃为敌的“钉子户”
在我国,幽门螺旋杆菌的感染率高达50%~60%。它不仅是胃癌的“头号帮凶”,近期还有科学家发现,幽门螺旋杆菌感染会增加人们患结直肠癌的风险。今天,我们就来揭开这位“胃中钉子户”的真面目,看看它是如何一步步把我们的胃推向深渊,又该如何科学、有效地将其“扫地出门”。
胃酸都杀不死的“生存大师”
胃酸的pH值通常在1.5~3.5,堪比工业浓盐酸,连铁钉都能被其腐蚀。在这样一个“酸雨滂沱”的环境中,幽门螺旋杆菌竟能顽强生存,简直令人惊叹。它之所以能“驻扎”在胃中,主要依赖三大生存技能:(1)它能分泌一种名为尿素酶的物质,将胃中的尿素分解为氨,从而形成一道碱性防护罩,中和胃酸的侵蚀;(2)它有鞭毛作为动力装置,螺旋状的身形又好似钻头,能够穿透厚厚的胃黏液层,抵达相对安全的胃上皮表面;(3)它还会“分子伪装术”,其表面的蛋白质能模拟人体细胞表面的蛋白质,可逃避人体免疫系统的监视,从而长期潜伏下来。
这种生存力极强的细菌又是如何进入人体内的呢?生活中最常见的感染场景包括:家庭聚餐时筷子在菜盘里“打架”,幽门螺旋杆菌便会趁机“搭车”;情侣接吻时交换唾液,也可能成为幽门螺旋杆菌“搬家”的契机;在路边摊吃饭,若餐具未彻底消毒,幽门螺旋杆菌也可能悄然潜伏在筷子上或碗边。
从感染到癌变的“黑化”进程
幽门螺旋杆菌不会一夜之间让人患上胃癌,但它会以逐步“黑化”的方式一点点侵蚀你的胃。
1.急性感染期:多见于儿童期,多数无不适症状,不易被发现。
2.慢性浅表性胃炎期:绝大部分人群无不适症状,少部分人群表现为间断上腹隐痛、嗳气、腹胀等上消化道非特异症状等,进行胃镜检查时方可确诊。
3.慢性萎缩性胃炎期:胃镜下可见胃黏膜变薄,黏膜血管清晰可见,同时胃功能下降。
4.肠上皮化生、异常增生阶段:肠上皮化生,即在慢性炎症的刺激下,胃黏膜上皮细胞会逐渐被肠型上皮细胞替代;低级别上皮内瘤变(异常增生)可在一两年内发展为癌症,而高级别上皮内瘤变可在5~10个月内发展为癌症。
5.胃癌形成期:有科学研究发现,1%~3%的幽门螺旋杆菌感染者最终会发展为胃癌,这与该细菌的毒力、宿主的易感性、环境及饮食等因素相关。
幽门螺旋杆菌感染通常在儿童时期就会发生。一旦感染了这种细菌,它通常会与宿主终身共生。从感染幽门螺旋杆菌到出现胃癌症状,通常需要10~20年。虽然只有1%~3%的感染者最终会发展到这一步,但考虑到我国有数亿人感染该细菌,因此致癌的病例数就相当惊人了。
幽门螺旋杆菌是如何致癌的呢?目前的研究发现,它具有以下几种致癌机制。
1.炎症风暴:在幽门螺旋杆菌的长期刺激下,胃黏膜上皮细胞会出现反复损伤、反复修复的过程,使得癌变风险增加。
2.基因炸弹:幽门螺旋杆菌可分泌CagA毒素,该毒素会干扰p53等抑癌基因的功能,最后导致细胞失控,无限增殖。
3.免疫逃逸:幽门螺旋杆菌可诱导胃黏膜上皮细胞表达PD-L1(一种参与免疫系统调控的蛋白质),让机体免疫系统对其视而不见,肿瘤细胞也可以借此躲过免疫追杀而幸运地存活下来。
科学研究早已证实,幽门螺旋杆菌感染者患胃癌的可能性是常人的4~6倍,而及时根除这种细菌,则可使患胃癌的风险减少52%。除了导致感染者更易患胃癌,最新研究表明,幽门螺旋杆菌的“魔爪”已经伸向了肠道。今年,发表在知名医学期刊《柳叶刀》子刊上的一项关于幽门螺旋杆菌的大型研究引发广泛关注。该研究的数据显示:与非感染者相比,幽门螺旋杆菌感染者患结直肠癌的风险增加了59%;即便是癌前病变(如腺瘤),其发病风险也增加了47%;更值得注意的是,接受抗感染治疗的患者,患结直肠癌的风险减少了56%。
识别“钉子户”的潜伏信号
那么,如何判断自己是否感染了幽门螺旋杆菌呢?感染这种细菌后的常见表现包括:反复出现上腹部隐痛,尤其在饭后更加明显;常感觉胸口有灼热感,严重者甚至在夜间卧床时出现酸水反流,引发咳嗽,而站起来后症状可能缓解;晨起时,有明显的口臭,即便刷牙也难以去除;出现不明原因的体重下降,这往往是长期感染引起的营养吸收障碍所致。
如果你怀疑自己感染了幽门螺旋杆菌,目前常见的检测方法主要包括以下几种。
1.13C或14C呼气试验是最常用的检查方式。它无创、便捷,仅需吹一口气,30分钟左右即可出结果。13C没有放射性,可广泛应用;但14C具有微量的放射性,儿童和孕妇不建议使用。
2.对于有明显胃部不适症状、年龄超过40岁或有胃癌、淋巴癌家族史的人群,则应选择胃镜检查+病理检查。通过此类检查,医生不仅能直接观察胃黏膜,还能获取胃部组织进行病理检查和幽门螺旋杆菌检测,更具准确性和诊断价值。
3.粪便抗原检测适合儿童或惧怕胃镜检查的人群。它同样无创,仅需留取少量粪便即可检测。不过,与呼气试验和胃镜检查相比,该检测准确性略低。
值得注意的是,如果选择13C或14C呼气试验,需要做好检查前的准备事项:检查前应停用质子泵抑制剂(PPI类药物,抑制胃酸分泌的常用药物,如奥美拉唑)至少两周,停用抗生素至少4周;检查当天需空腹至少4小时。此外,一旦检测结果为阳性,建议患者的家庭成员同步筛查,即使无症状也应重视并及时治疗,切勿等到胃痛难忍时才四处求医。
科学治疗,切勿擅自停药
一旦检查发现已经感染了幽门螺旋杆菌,也无需焦虑,应理性对待和积极治疗。
当前公认最有效的治疗方案是“铋剂四联疗法”,简称“四联疗法”。这是一种以两种抗生素联合一类抑酸药物和一种铋剂为基础的综合疗法,疗程为14天。这个方案之所以被广泛推荐,是因为它在消灭幽门螺旋杆菌的同时还能保护胃黏膜、降低复发率。
在四联疗法中,抗生素常选用阿莫西林、克拉霉素、甲硝唑、呋喃唑酮或四环素,它们是直接杀灭幽门螺旋杆菌的“主力”。抑酸药物起到辅助作用,最常用的是奥美拉唑、雷贝拉唑等PPI类药物,它们能够降低胃酸浓度,为抗生素创造出更有利的杀菌环境。近年来,一种新型抑酸药物—P-CAB(如伏诺拉生)也被纳入四联疗法,它的抑酸效果更强,持续时间也更长,对于部分患者疗效显著。至于铋剂,如枸橼酸铋钾或胶体果胶铋,则在保护胃黏膜的同时,还能直接抑制细菌的活性,是四联疗法中不可或缺的一环。
值得特别强调的是,无论选择哪种治疗方案,都必须严格按照医生的建议完成整个疗程。很多人常因症状缓解便自行停药,结果导致细菌没有被彻底清除,反而培养出更强的耐药性,令后续治疗更加困难。同时,为避免家庭成员之间交叉感染,患者最好鼓励同住家人一同筛查、同步治疗。治疗期间,部分患者可能出现肠道菌群紊乱、腹泻等症状,这是抗生素在杀灭有害菌的同时也影响了有益菌的结果。此时,可以适当补充益生菌进行调节,以减轻症状、提升耐受性。
如果经过两轮规范治疗仍未成功清除幽门螺旋杆菌,就需要警惕,可能出现了抗生素耐药性问题。此时,应及时进行药敏检测。医生通常会通过胃镜取样进行细菌培养,或者采用分子检测方法,明确该细菌对各类抗生素的敏感性,进而设计更有效的个体化治疗方案。
别让幽门螺旋杆菌“四处安家”
预防幽门螺旋杆菌感染是一项关乎全民胃健康的长期战略。科学界已经建立起一套完整的三级预防体系,应对不同阶段人群的防控需求。
对于尚未感染幽门螺旋杆菌的人群来说,第一道防线至关重要。保持良好的卫生习惯是基础,像实行分餐制、使用公筷和高温消毒餐具及避免食用生冷不洁的食物,都是降低感染风险的重要手段。尤其是在家庭聚餐或照料儿童饮食等日常场景中,我们常常因为忽视这些细节,而让幽门螺旋杆菌有了可乘之机。
对于已经感染幽门螺旋杆菌的人群来说,最重要的就是及时规范治疗,并避免家庭内的交叉感染。治疗期间应当避免与他人共用餐具,用餐时注意分餐独食。在完成治疗后,还应再次进行13C或14C呼气试验复查,以确认幽门螺旋杆菌是否被彻底清除。
即便幽门螺旋杆菌已经被彻底清除,也不能掉以轻心。有过幽门螺旋杆菌感染史的人群,仍需长期保持健康生活方式,预防复发和癌变。每年进行一次13C或14C呼气试验,是观察是否再次感染的重要方式。对于有慢性胃病史、胃癌家族史的胃癌高危人群,建议结合胃镜检查进行更全面的监测。平时可额外补充维生素C和维生素E,多吃有益胃肠系统健康的新鲜蔬果。
人们在面对幽门螺旋杆菌时常存在一些误区:很多人认为“没有症状,就不用治疗”,然而,无症状感染者的胃黏膜依然可能正在被悄悄“腐蚀”;还有人以为“这是传染性疾病,只要治好了,就不会再感染”,其实幽门螺旋杆菌的年再感染率最高可达2%,绝对不可掉以轻心。此外,诸如“吃大蒜就能杀菌”“幽门螺旋杆菌感染能自愈”等说法也缺乏科学依据,靠食疗或等待自然痊愈也是对它最大的误解。
为了实现对幽门螺旋杆菌感染科学的全生命周期管理,相关机构已提出分阶段的筛查建议。对于有胃癌家族史的人,从20岁起就应进行首次幽门螺旋杆菌筛查;到了40岁,建议全民开始进行常规筛查。在接受治疗之后,也应保持每年随访监测,早发现、早干预。就医时,应优先选择正规医疗机构的消化内科,提前准备好过往的用药情况,尤其是抗生素的使用史。在某些情况下,医生可能会建议患者进行CYP2C19基因检测,以便选择更合适的质子泵抑制剂,从而提升治疗效果。
从预防、筛查到治疗,为幽门螺旋杆菌构建一套“全方位围剿体系”,既是对健康应尽的责任,更是守护长远福祉的智慧之举。你每一次以科学和理性守护自己和家人的健康,都是在为未来埋下蕴藏希望和幸福的种子。
(作者单位:北京市垂杨柳医院消化内科)
【责任编辑】张小萌